如果你或家人被診斷出高血鉀,第一個浮現的念頭可能是:接下來該怎麼辦?治療順序會不會很複雜?我在急診室待過十年,看過太多因為處理不當導致病情惡化的案例。高血鉀不是小事,血鉀濃度飆高可能引發心律不整,甚至心跳停止。但別慌,治療有明確的順序,只要照著步驟走,就能安全降鉀。這篇文章,我將用最白話的方式,拆解高血鉀治療的每一個環節,從緊急狀況到日常管理,讓你一次掌握。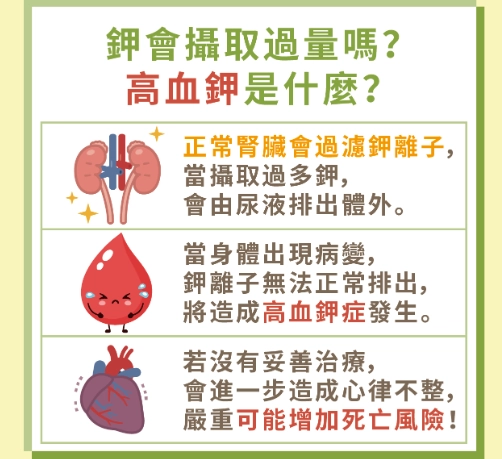
快速導覽:這篇文章你會學到什麼
什麼是高血鉀?為什麼治療順序至關重要?
高血鉀,醫學上稱為 hyperkalemia,指的是血液中鉀離子濃度超過正常範圍(通常是 5.0 mEq/L 以上)。鉀離子負責調節心跳和肌肉功能,一旦過高,心臟可能亂跳,嚴重時會猝死。治療順序之所以關鍵,是因為高血鉀的處理必須分秒必爭,但也不能亂槍打鳥。我遇過一個案例:一位腎臟病患因為腹瀉脫水,血鉀升到 6.5 mEq/L,護士急著給胰島素和葡萄糖,卻忘了先做心電圖,結果患者差點發生心室頻脈。順序錯了,風險就高。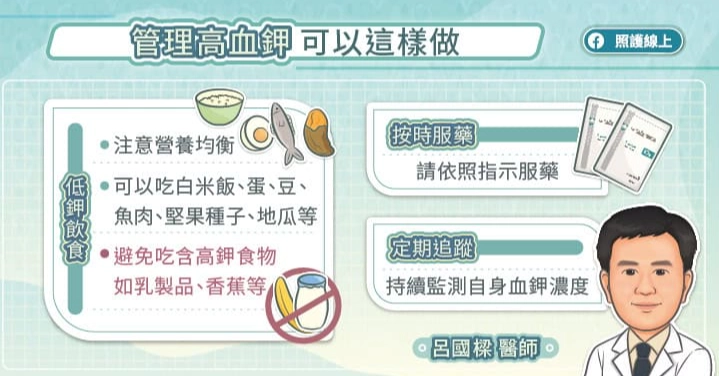
高血鉀的常見原因與症狀
原因很多,最常見的是腎功能不佳(像慢性腎臟病)、服用某些藥物(如 ACE 抑制劑、NSAIDs)、或大量組織損傷(如燒傷)。症狀往往不明顯,但可能包括肌肉無力、麻木、心悸,嚴重時會噁心或意識模糊。很多人等到心電圖出現變化才發現,這就晚了。
高血鉀治療順序的四大關鍵步驟
治療高血鉀不是單一動作,而是一個流程。我把它分成四步,每一步都有其目的和時間點。記住,這個順序是基於臨床指南,比如美國心臟協會的建議,但實際執行時得依患者狀況調整。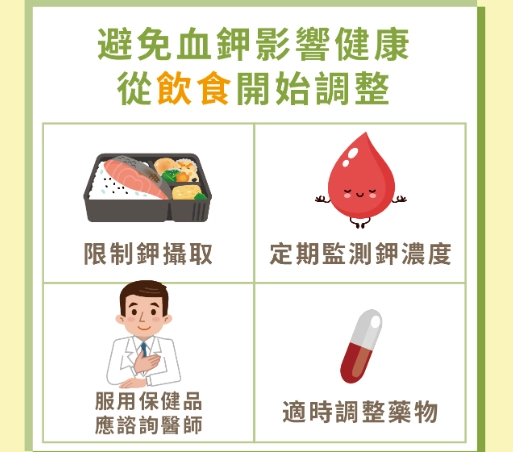
第一步:緊急評估與穩定生命徵象
血鉀濃度超過 6.0 mEq/L 或出現症狀時,這就是急症。先別管藥物,立刻做這些事:檢查生命徵象(血壓、心跳)、抽血確認鉀值、做一張心電圖。心電圖如果顯示 T 波高尖或 QRS 波變寬,表示心臟已經受影響,得馬上進入下一步。我常說,心電圖是你的眼睛,沒它,你就是在瞎治。
第二步:快速降鉀藥物治療
目標是把鉀離子暫時趕進細胞內,爭取時間。常用藥物包括:
- 胰島素加葡萄糖: 標準做法是 10 單位胰島素配上 50 克葡萄糖,靜脈注射。這能刺激細胞吸收鉀,效果在 30 分鐘內出現,但得監測血糖,避免低血糖。很多人忘了監測,結果鉀降了,血糖也垮了。
- β2 交感神經興奮劑: 如 albuterol,用霧化吸入,但效果較弱,通常當輔助。
- 碳酸氫鈉: 如果患者有代謝性酸中毒,可以用,但對於腎功能正常的人,效果有爭議。
這些藥物只是暫時的,效果維持幾小時,所以不能停在這步。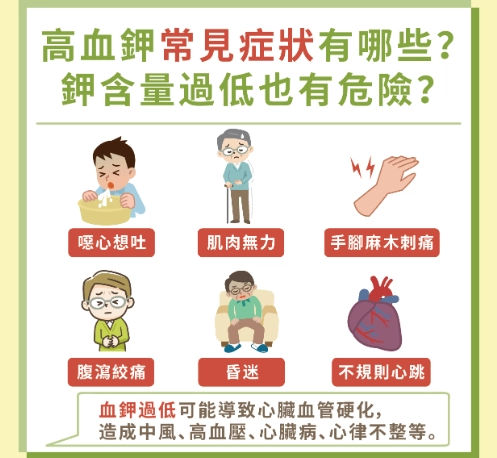
第三步:排除體內多餘鉀離子
把鉀弄出體外,才是根本。方法有:
- 利尿劑: 如 furosemide,適用於尿量還夠的患者,但腎功能太差就沒用。
- 陽離子交換樹脂: 如 sodium polystyrene sulfonate(SPS),口服或灌腸,它會在腸道結合鉀然後排出。但注意,SPS 可能引起腸梗阻,尤其對老年人,我見過不少因此便秘加劇的案例。
- 透析: 對於嚴重高血鉀(如 > 6.5 mEq/L)或腎衰竭患者,血液透析是最快最有效的方式。但透析不是隨叫隨到,得提前安排。
第四步:長期管理與預防復發
急性期過了,得防止再發生。這包括:調整藥物(例如停用會升鉀的藥)、飲食控制(低鉀飲食)、治療潛在疾病(如腎病)。我建議患者用表格記錄飲食和血鉀值,這樣更容易找出問題。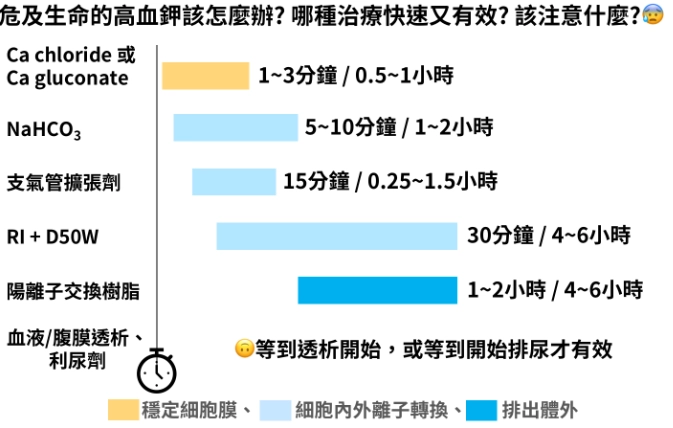
| 治療步驟 | 主要方法 | 預期效果時間 | 注意事項 |
|---|---|---|---|
| 緊急評估 | 心電圖、抽血 | 立即 | 忽略心電圖可能誤判風險 |
| 快速降鉀 | 胰島素+葡萄糖 | 30 分鐘內 | 監測血糖防低血糖 |
| 排除鉀離子 | SPS、利尿劑、透析 | 數小時到一天 | SPS 可能致便秘 |
| 長期管理 | 飲食調整、藥物回顧 | 持續性 | 需定期追蹤血鉀值 |
常見錯誤與專家避坑指南
在高血鉀治療中,新手常犯一些微妙錯誤,這些在教科書上很少提。我在教學醫院帶學生時,總強調這些點。
錯誤一:忽略潛在病因治療
只顧著降鉀,沒去查為什麼血鉀高。例如,患者可能因為脫水或服用 NSAIDs 導致鉀升高,如果不處理這些原因,血鉀很快又會飆上來。我遇過一個案例,患者反覆高血鉀,後來發現是他每天吃止痛藥惹的禍。停藥後,問題就解決了。
錯誤二:過度依賴單一藥物
有些人以為胰島素加葡萄糖是萬靈丹,給了就不管了。但這只是暫時措施,如果不接著用 SPS 或利尿劑,鉀離子還會從細胞內跑出來。更糟的是,如果患者腎功能極差,這些藥物效果有限,透析才是正解。
案例研究:從急診到門診的完整治療歷程
讓我分享一個真實案例,這是我去年在醫院遇到的。陳先生,65 歲,有慢性腎臟病(第四期),因為嘔吐和虛弱來急診。抽血顯示血鉀 6.8 mEq/L,心電圖有 T 波高尖。
我們立刻執行治療順序:
- 先做心電圖和生命徵象監測,確認心臟風險。
- 給予胰島素 10 單位加 50% 葡萄糖靜脈注射,同時監測血糖,每 30 分鐘測一次。
- 因為他尿量少(每小時
- 兩小時後,血鉀降到 6.0 mEq/L,但心電圖仍有異常,所以安排緊急血液透析。
- 透析後,血鉀降至 4.5 mEq/L。後續門診中,我們調整他的藥物(停用 ACE 抑制劑),並衛教低鉀飲食,包括避免香蕉、柳橙等高鉀食物。
這個案例顯示,順序不能亂:評估 → 暫時降鉀 → 排除鉀 → 長期管理。陳先生現在每三個月追蹤血鉀,狀況穩定。
高血鉀治療順序FAQ
高血鉀治療順序看似複雜,但掌握核心原則後,就能有條不紊地應對。記住,它是一個動態過程,從急診到居家,每一步都需量身定制。如果你有更多疑問,諮詢專業醫療人員總是最佳選擇。治療順序對了,安全就多了保障。